Chẩn đoán và điều trị hoại tử thùy thái dương sau xạ trị ung thư vòm họng
Mặc dù bệnh có khả năng điều trị khỏi cao với tỷ lệ sống thêm toàn bộ 10 năm ở nhóm chưa có di căn xa là trên 70% nhưng các tác dụng phụ muộn của xạ trị luôn là nỗi ám ảnh đối với bệnh nhân và bác sỹ xạ trị ung thư.
Khái niệm:
Hoại tử thùy thái dương là tác dụng phụ ít gặp, có thể xuất hiện sau xạ trị ung thư vòm họng từ vài tháng tới hàng năm. Cơ chế bệnh sinh do bức xạ ion hóa làm tổn thương các tế bào thần kinh đệm, mạch máu và phá hủy hàng rào máu não, từ đó gây ra tình trạng thiếu máu và tăng tính thấm thành mạch, hậu quả cuối cùng là hoại tử nhu mô não. Trong thực hành lâm sàng, cần lưu ý phân biệt tổn thương này với các bệnh lý hay gặp khác như u não, di căn não do chúng có chiến thuật theo dõi và điều trị khác nhau.
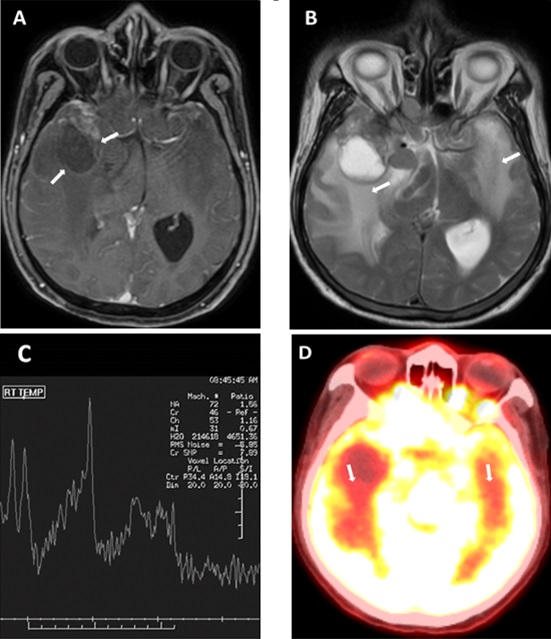
Tổn thương hoại tử thùy thái dương hai bên sau xạ trị 10 năm bằng kỹ thuật 3D. Cộng hưởng từ có hình ảnh tổn thương dạng nang ngấm thuốc dạng viền và phù não thùy thái dương hai bên (A, B); cộng hưởng từ phổ có đỉnh Cholin/NAA không tăng (C); trên PET/CT, tổn thương không tăng chuyển hóa FDG (D). Nguồn: Khoa Xạ trị - Xạ phẫu, Bệnh viện Trung ương Quân đội 108
Yếu tố nguy cơ:
Nguy cơ xuất hiện tác dụng phụ này cao hơn ở các nhóm bệnh nhân có khối u xâm lấn nền sọ hoặc điều trị bằng các kỹ thuật xạ trị thông thường như 2D, 3D. Thể tích thùy thái dương nhận liều trên 60 Gy càng cao thì nguy cơ hoại tử càng lớn. Tỷ lệ bệnh nhân bị hoại tử thùy thái dương có thể lên tới 18,6% với kỹ thuật xạ trị 2D, 3D và 4,6% - 8,5% với các kỹ thuật tiên tiến IMRT, VMAT.
Triệu chứng:
Phần lớn bệnh nhân bị hoại tử thùy thái dương không biểu hiện triệu chứng. Các biểu hiện có thể gặp khá tương đồng với u não hoặc di căn não, bao gồm: đau đầu, chóng mặt, co giật, nuốt khó, giảm trí nhớ hoặc có thể dẫn tới các biến chứng nặng nề hơn như xuất huyết não, thoát vị não.
Chẩn đoán:
Có thể chẩn đoán hoại tử thùy thái dương dựa vào hình ảnh cộng hưởng từ (MRI) với hình ảnh đặc trưng tổn thương giảm tín hiệu trên xung T1W, có viền ngấm thuốc khi tiêm đối quang từ; trên xung T2W thường có hình ảnh tăng tín hiệu, có thể có nang hình tròn hoặc ô van bờ mỏng.
Để phân biệt với u não nguyên phát hoặc di căn, có thể sử dụng thêm cộng hưởng từ tưới máu và khuếch tán, cộng hưởng từ phổ hoặc PET/CT. Trên cộng hưởng từ khuếch tán (bản đồ ADC), tổn thương hoại tử thường tăng tín hiệu do có nhiều nước trong các khoang gian bào trong khi tổn thương u lại giảm tín hiệu do mật độ tế bào u dày đặc gây hạn chế khuếch tán các phân tử nước. Trên cộng hưởng từ tưới máu, tổn thương hoại tử do ít mạch nuôi nên có hình ảnh giảm tín hiệu so với tổn thương u. Khi chụp cộng hưởng từ phổ, tổn thương hoại tử não có đỉnh Cholin thấp hơn so với tổn thương u trong khi Creatinin không có khác biệt và N-acetylaspartate thường thấp ở cả hai tổn thương này. Bên cạnh đó, có thể sử dụng FDG PET/CT để phân biệt do tổn thương hoại tử thường không tăng chuyển hóa FDG còn tổn thương u thường tăng chuyển hóa FDG.
Điều trị:
Hiện nay, chưa có phương pháp điều trị hiệu quả tổn thương hoại tử não sau xạ trị. Các bệnh nhân không có triệu chứng thường được khuyên nên theo dõi định kỳ. Các phương pháp điều trị thông thường đối với bệnh nhân có triệu chứng gồm corticoid, ôxy cao áp và phẫu thuật.
Corticoid được chỉ định hàng đầu với phác đồ điều trị thông thường là dexamethasone đường uống từ 4 đến 16 mg/ngày trong 4 đến 6 tuần và giảm liều dần trong vòng một vài tháng. Một số trung tâm sử dụng methylprednisolone 1g đường tĩnh mạch trong 3 ngày liên tiếp, sau đó chuyển sang prednisolone đường uống trong 10 ngày. Kết quả nghiên cứu cho thấy gần 40% bệnh nhân hết hoặc giảm triệu chứng.
Ôxy cao áp có tác dụng thúc đẩy quá trình tăng sinh mạch máu nhờ đó tăng cường nồng độ ôxy tới mô tổn thương và tham gia vào chữa lành các tổn thương hoại tử sau xạ trị. Hiện nay, rất ít nghiên cứu được công bố về hiệu quả của liệu pháp này trên bệnh nhân hoại tử não sau xạ trị ung thư vòm họng.
Phẫu thuật cắt giảm tổ chức hoại tử và khoang ổ áp xe có thể được chỉ định khi điều trị bảo tồn không hiệu quả hoặc có biến chứng nghiêm trọng như tăng áp lực nội sọ. Mặc dù vậy, phẫu thuật không có lợi ích về sống thêm toàn bộ so với điều trị bảo tồn.
Những năm gần đây, cùng với những hiểu biết rõ ràng hơn về cơ chế bệnh sinh của hoại tử não sau xạ trị, một số thuốc mới đã được sử dụng như Bevacizumab, yếu tố tăng trưởng thần kinh và các ganglioside. Các báo cáo cho thấy những thuốc này giúp cải thiện cả triệu chứng lâm sàng và hình ảnh MRI của bệnh nhân, thậm chí có bệnh nhân hồi phục hoàn toàn. Cần có thêm nhiều nghiên cứu để thấy được đầy đủ hiệu quả của các thuốc này.
Theo Bệnh viện Trung ương Quân đội 108
- Sản phẩm vì sức khỏe
-
Xác thực truy xuất nguồn gốc - 'thuốc đặc trị' chống hàng giả
Khi nền kinh tế số đang trở thành một trong những trụ cột phát triển của đất nước, thì yêu cầu về tính xác thực, minh bạch và khả năng truy xuất nguồn gốc của hàng hóa không chỉ phục vụ công tác quản lý nhà nước mà còn là điều kiện tiên quyết để nâng cao niềm tin thị trường trong nước và hội nhập quốc tế.July 9 at 8:25 am -
Công tác đánh giá, phân hạng sản phẩm OCOP được chia thành 02 cấp
Phó Thủ tướng Trần Hồng Hà ký Quyết định số 1489/QĐ-TTg ngày 6/7/2025 sửa đổi, bổ sung một số nội dung Quyết định số 148/QĐ-TTg về việc phê duyệt Bộ tiêu chí và quy trình đánh giá, phân hạng sản phẩm Chương trình mỗi xã một sản phẩm (OCOP).July 7 at 7:32 am -
Lấy lại nụ cười tự tin với dịch vụ bọc răng sứ tại TCI
Hàng nghìn khách hàng đã tìm lại nụ cười tự tin nhờ dịch vụ bọc răng sứ tại Khoa Răng Hàm Mặt bệnh viện Đa khoa Quốc tế (ĐKQT) Thu Cúc TCI.July 3 at 12:01 pm -
Đau họng, ợ hơi, tức ngực: Người đàn ông ngỡ ngàng phát hiện ung thư đại tràng sớm qua nội soi
Người đàn ông 37 tuổi khỏe mạnh bàng hoàng phát hiện có tổn thương nguy cơ ung thư nhờ công nghệ nội soi hiện đại tại Bệnh viện Thu Cúc. Câu chuyện của anh là hồi chuông cảnh tỉnh cho nhiều người trẻ còn đang chủ quan, thờ ơ với sức khỏe tiêu hóa.July 2 at 10:13 am




 Từ khóa:
Từ khóa: