Vaccine COVID-19, có nên trộn nguồn khác nhau giữa các liều?
Cơ chế của việc tiêm 2 liều là với liều thứ nhất, hệ thống miễn dịch sẽ nhận biết hình dạng virus lần đầu tiên, thường thì kháng thể tạo ra để bảo vệ cơ thể sau liều này thấp (hiệu quả bảo vệ chưa cao). Liều thứ hai (thường được chích vài tuần sau liều đầu tiên) giúp tăng cường hệ thống miễn dịch mạnh mẽ hơn, kháng thể tạo ra nhiều hơn dẫn đến hiệu quả bảo vệ cao hơn (xem hình trong bài). Nói cách khác để dễ hiểu, giống như việc gặp mặt một người nào đó, nếu chúng ta gặp lần thứ 2 sẽ nhớ rõ hơn là chúng ta chỉ gặp người đó 1 lần, hệ miễn dịch của chúng ta cũng như vậy.
Hiện nay, do nhu cầu vaccine rất lớn trên thế giới nên nguồn cung cấp vaccine luôn thiếu thốn, hoặc một số vaccine cho thấy hiệu quả kém hơn so với mong đợi (như vaccine của Trung Quốc) hoặc do phản ứng phụ nguy hiểm của vaccine (như hiện tượng đông máu hiếm gặp của vaccine AstraZeneca) thì việc thay thế một vaccine khác cho "liều thứ 2" đang được đặt ra như một giải pháp. Tuy nhiên, các nhà khoa học vẫn còn đang tranh cãi hướng giải quyết này là "nên" hay "không nên". Để hiểu rõ hơn về vấn đề này thì mình có thể phân tích như sau:
Về mặt lý thuyết thì hầu hết các vaccine hiện nay đều nhắm vào việc sử dụng protein S của virus SARS-CoV-2 (ngoại trừ một số vaccine sử dụng virus SARS-CoV-2 thật nhưng đã làm chết như vaccine của Trung Quốc). Protein S này được sử dụng làm kháng nguyên (antigen) để “dạy” hệ miễn dịch trong cơ thể chúng ta rằng “hình dáng” của virus thật như thế nào, để đến khi có “lỡ nhiễm” virus thật thì cơ thể sẽ chống trả một cách hữu hiệu và nhanh chóng. Do vậy, việc sử dụng một vaccine A cho liều đầu tiên và vaccine B cho liều thứ 2 để chủng ngừa là hoàn toàn khả thi. Tuy nhiên, câu chuyện thực tế không phải đơn giản như vậy! Để trả lời "nên" hay "không nên" thì các nhà khoa học cần biết "thật sự" làm như vậy có đảm bảo được: “hiệu quả bằng hoặc hơn” hay không? và “có an toàn” hay không?
Thực tế, trước khi áp dụng việc trộn nguồn khác nhau giữa các liều vaccine thì cần thận trọng vì những điểm sau:
Các vaccine có thể cùng nhắm đến protein S nhưng protein S có nguồn gốc từ vaccine này có thể hơi khác với protein S của vaccine khác, ví dụ như hai cái áo giống nhau nhưng 1 cái cổ lọ, một cái cổ hình trái tim. Sự khác nhau ở một vài điểm nào đó có thể làm cho hệ miễn dịch phản ứng khác nhau, dẫn đến hiệu quả của liều 2 không như mong đợi.
Bản chất của từng loại vaccine là khác nhau. Vaccine của Pfizer-BioNTech và Moderna có bản chất là sợi mRNA thông tin, vaccine của AstraZeneca và Sputnik V có bản chất là adenovirus, vaccine của Trung Quốc có bản chất là con virus đã chết và vaccine của Việt Nam (Nanocovac) có bản chất là protein. Do bản chất cơ bản của vaccine là khác nhau nên các thành phần khác trong vaccine (các chất bảo quản, chất kích thích tăng cường miễn dịch (adjuvant), các chất cân bằng pH, cân bằng độ thẩm thấu,…) cũng khác nhau. Tất cả những điểm khác nhau này có thể dẫn đến hiệu quả kích thích hệ miễn dịch khác nếu dùng trộn lẫn so với dùng cùng loại. Ngoài ra, phản ứng phụ cũng có thể sẽ thay đổi về cường độ hoặc tính chất.
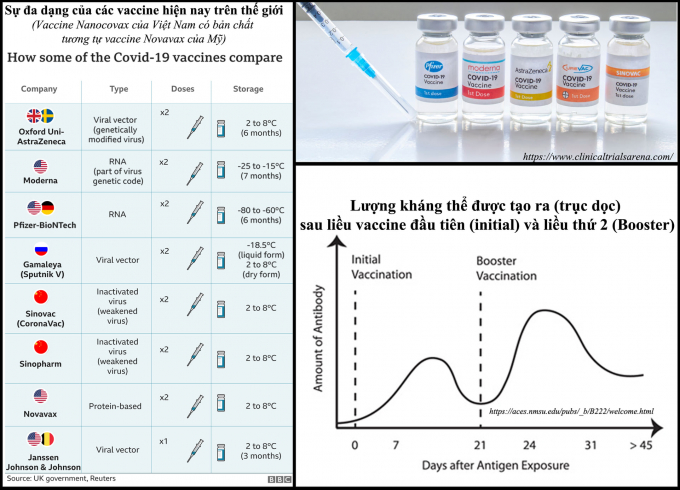
Do vậy, để trả lời "nên" hay "không nên" thì điều duy nhất mà các nhà khoa học cần làm đó là “thực nghiệm”. Các kết quả bước đầu trong trong thử nghiệm lâm sàng trên 600 người nhằm khảo sát việc kết hợp giữa vaccine AstraZeneca và Pfizer-BioNTech ở Anh vừa được công bố cho thấy những người chích các loại vaccine khác nhau có nhiều tác dụng phụ hơn sau liều thứ hai. Dựa trên số liệu về sốt thì:
- 34% số người được tiêm vắc xin AstraZeneca liều 1 và vắc xin Pfizer-BioNTech liều 2 bị sốt, so với 10% những người được tiêm vắc xin AstraZeneca cho cả hai liều.
- 41% số người được tiêm vắc xin Pfizer-BioNTech liều 1 và vắc xin AstraZeneca liều 2 bị sốt, so với 21% tình nguyện viên chích Pfizer-BioNTech vaccine cho cả hai liều.
Tuy nhiên, các phản ứng phụ này (sốt, đau đầu, mỏi cơ, lạnh người, tiêu chảy,...) đều biến mất sau khoảng 48 tiếng và chưa có ca đông máu nào xảy ra (hiện tượng đông máu hiếm gặp có tỉ lệ xảy ra khoảng 20 ca trên 1 triệu người, nên có thể cần số lượng người nhiều hơn để đưa ra kết luận chắc chắn hơn ở điểm này!). Nghiên cứu vẫn đang được tiếp tục tiến hành để thu thập thêm số liệu. Hy vọng vào khoảng tháng 6 tới, kết quả cuối cùng sẽ cho thấy toàn cảnh về tính an toàn và hiệu quả của phương pháp kết hợp này (đo các phản ứng miễn dịch, nồng độ kháng thể,…).
Nói chung, cho đến hiện nay Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (US CDC) vẫn chưa chấp nhận việc trộn nguồn khác nhau giữa các liều, trừ khi có “tình huống ngoại lệ”, chẳng hạn như thiếu vaccine do các vấn đề về sản xuất hoặc phân phối. Cơ quan Y tế Công Cộng ở Anh (Public Health England) cũng có quan điểm tương tự. Trong tình trạng thiếu vaccine, Chính phủ đã trì hoãn liều thứ hai đến tối đa 12 tuần để nhiều người được tiêm liều vaccine đầu tiên hơn nhằm có ít nhất là một số hiệu quả bảo vệ trong đại dịch. Việc sử dụng vaccine của hãng khác để tiêm liều thứ 2 chỉ được thực hiện khi lúc đó không có vaccine của cùng hãng trước đó sử dụng. Trong khi đó, ở châu Âu, do những lo ngại xung quanh tính an toàn của vaccine AstraZeneca, đã khiến các quốc gia khuyến nghị phối hợp liều từ nguồn khác nhau. Vào ngày 1 tháng 4, Đức khuyến cáo rằng những người dưới 55 tuổi nên tiêm vaccine mRNA (của Moderna hoặc Pfizer-BioNTech) cho liều 2 để đảm bảo an toàn. Ngay sau đó, Pháp đã khuyến nghị điều tương tự đối với những người dưới 60 tuổi. Na Uy thì đang chờ kết quả thử nghiệm lâm sàng đánh giá hiệu quả của việc phối trộn vaccine trước khi đưa ra quyết định.
Tóm lại, việc sử dụng các vaccine có nguồn gốc khác nhau để phối hợp tiêm ngừa giữa các liều đang là một xu hướng nhiều nơi trên thế giới đang nhắm đến nhằm giảm áp lực thiếu vaccine, tăng hiệu quả cho "vaccine yếu", giảm nguy cơ phản ứng phụ nguy hiểm. Tuy nhiên, để biết rõ: kết hợp như thế nào? loại vaccine nào nên kết hợp? cần được nghiên cứu thực nghiệm để có câu trả lời chính thức. Do vậy, nếu trong trường hợp vẫn có đủ vaccine cùng loại để chích đủ 2 liều thì vẫn nên giữ nguyên phương pháp cũ với 2 liều giống nhau. Việc kết hợp các loại vaccine khác nhau giữa các liều chỉ nên thực hiện sau khi có kết quả thử nghiệm lâm sàng đảm bảo phương pháp đó có "hiệu quả" và "an toàn", hoặc không có sự lựa chọn khác trong trường hợp cấp bách do đại dịch lan tràn.
* Theo chia sẻ của TS. Nguyễn Hồng Vũ - Viện Nghiên cứu ung thư, City of Hope, California, USA, Cố vấn khoa học Ruy băng tím.
“Bài tuyên truyền thực hiện Nghị quyết 84/NQ-CP ngày 29/5/2020 của Chính phủ”
Nguyễn Trang
- Sản phẩm vì sức khỏe
-
Đau họng, ợ hơi, tức ngực: Người đàn ông ngỡ ngàng phát hiện ung thư đại tràng sớm qua nội soi
Người đàn ông 37 tuổi khỏe mạnh bàng hoàng phát hiện có tổn thương nguy cơ ung thư nhờ công nghệ nội soi hiện đại tại Bệnh viện Thu Cúc. Câu chuyện của anh là hồi chuông cảnh tỉnh cho nhiều người trẻ còn đang chủ quan, thờ ơ với sức khỏe tiêu hóa.July 2 at 10:13 am -
Lấy lại nụ cười tự tin với dịch vụ bọc răng sứ tại TCI
Hàng nghìn khách hàng đã tìm lại nụ cười tự tin nhờ dịch vụ bọc răng sứ tại Khoa Răng Hàm Mặt bệnh viện Đa khoa Quốc tế (ĐKQT) Thu Cúc TCI.July 1 at 12:01 pm -
Chấm dứt ợ hơi, ợ chua, mất ngủ nhờ phương pháp đo áp lực thực quản HRM hiện đại
Từng khổ sở với ợ hơi, ợ chua, nuốt vướng và mất ngủ triền miên, chị H.T.B.L (38 tuổi) đã tìm lại giấc ngủ ngon và sức khỏe chỉ sau thời gian ngắn điều trị tại Bệnh viện Đa khoa Quốc tế Thu Cúc nhờ kỹ thuật đo áp lực và nhu động thực quản độ phân giải cao HRM.July 1 at 12:00 pm -
Long Châu hợp tác cùng Viện Kiểm nghiệm ATVSTP Quốc gia chủ động tiên phong tiến hành “kiểm tra kép vì sức khỏe người dân và khách hàng”
Trước thực trạng thuốc giả, thực phẩm chức năng giả làm ảnh hưởng nghiêm trọng đến niềm tin của người tiêu dùng và sức khỏe cộng đồng, hưởng ứng chủ trương của Chính phủ trong phòng chống hàng giả, hàng kém chất lượng, hệ thống nhà thuốc Long Châu chủ động tiên phong ký kết hợp tác chiến lược với Viện Kiểm nghiệm an toàn vệ sinh thực phẩm Quốc gia (Bộ Y tế).June 25 at 5:09 pm




 Từ khóa:
Từ khóa: