Đái tháo đường ảnh hưởng nghiêm trọng đến đời sống của bệnh nhân
Các bác sĩ đề cập 4 nhóm biểu hiện da hay gặp trong bệnh lý đái tháo đường, bao gồm: biểu hiện da đặc hiệu cho đái tháo đường, biểu hiện da không đặc hiệu cho đái tháo đường, bệnh da nhiễm trùng liên quan đái tháo đường và biểu hiện da do thuốc điều trị đái tháo đường.

Đái tháo đường ảnh hưởng nghiêm trọng đến hơn đời sống của bệnh nhân (Ảnh minh hoạ)
Biểu hiện da đặc hiệu cho đái tháo đường
Các biểu hiện da đặc hiệu liên quan nhiều đến đái tháo đường, tuy nhiên chúng cũng có thể gặp do các nguyên nhân khác. Các biểu hiện này gặp ở cả những bệnh nhân mới chẩn đoán hoặc đã bị đái tháo đường mà kiểm soát đường huyết không tốt.
Bệnh da đái tháo đường
Đây là biểu hiện da hay gặp nhất ở bệnh nhân đái tháo đường, với tỉ lệ 33-50%, thường ở nam giới >50 tuổi. Bệnh xuất hiện ở giai đoạn muộn, có mối liên quan với bệnh lý thận, thần kinh, võng mạc.
Lâm sàng: dát tăng sắc tố <1cm, teo da, ranh giới rõ ở mặt trước cẳng chân hai bên. Bệnh không có triệu chứng cơ năng, biến mất sau 1-2 năm, để lại dát giảm sắc tố hoặc teo da nhẹ.
Điều trị: không có điều trị đặc hiệu.
Bàn chân đái tháo đường
Gặp ở 15-25% bệnh nhân, do biến chứng mạch máu, thần kinh, chấn thương cơ học. 1/4 bệnh nhân bàn chân đái tháo đường có biến chứng bao gồm nhiễm trùng, viêm xương dẫn đến cắt cụt. Các bệnh nhân có tỉ lệ tử vong cao, 50% bệnh nhân tử vong trong 3 năm sau cắt cụt.
Lâm sàng: chai chân ở vị trí gần xương (hay gặp ở ngón cái, gan chân vị trí đốt bàn ngón 1 và 2) sau đó hình thành vết loét ranh giới rõ, hình tròn, bao quanh bởi một vòng chai. Biến chứng có thể gặp là nhiễm trùng mô mềm, viêm xương.
Điều trị: loại bỏ chai chân, dưỡng ẩm, kháng sinh tại chỗ, băng vết thương, giày chỉnh hình, thường xuyên kiểm tra bàn chân.
Bệnh gai đen (acanthosis nigricans)
Bệnh gai đen thường xuất hiện trước đái tháo đường và được coi là yếu tố dự đoán đái tháo đường type 2 sau này.
Lâm sàng: mảng dày da dạng nhú, màu nâu đến xám đen ở vùng nếp kẽ (gáy, cổ bên, nách, nếp da bụng), đối xứng, có thể có u mềm treo.
Điều trị: giảm cân, dưỡng ẩm, calcipotriol bôi, salicylic bôi, peel da, retinoid bôi hoặc uống. Metformin làm tăng nhạy cảm của insulin cũng có thể cho kết quả tốt.
Hạn chế vận động khớp (limited joint mobility - LJM) và hội chứng giống xơ cứng bì
LJM gặp ở 30-50% bệnh nhân đái tháo đường type 1 và cũng phổ biến ở bệnh nhân đái tháo đường type 2, liên quan đến thời gian bị bệnh và kiểm soát đường huyết kém. Có nghiên cứu cho thấy tăng mỗi đơn vị HbA1C làm tăng 2,5 lần nguy cơ LJM.
Lâm sàng: dày cứng da ở ngón tay dẫn đến hạn chế vận động khớp, thường xuất hiện đầu tiên ở đốt xa ngón 5 rồi tiến triển tất cả các ngón. Biểu hiện đặc trưng là "bàn tay cầu nguyện", không thể đưa hai lòng bàn tay gần nhau và đan các ngón tay với nhau. Các khớp khác cũng có thể bị ảnh hưởng như khuỷu tay, gối, ngón chân.
Xơ cứng người lớn của Buschke (Sclerederma Adultorum of Buschke-SAB)
SAB là một rối loạn hiếm gặp, gồm 3 thể: sclerederma ở phụ nữ trẻ tuổi, trung niên, xảy ra sau nhiễm trùng; sclerederma tiến triển chậm ở bệnh nhân đa u tủy xương; sclerederma ở bệnh nhân đái tháo đường. Bệnh gặp ở 2-15% bệnh nhân đái tháo đường, thường ở nam trung niên, béo phì, kiểm soát đường máu không tốt, phụ thuộc insulin.
Lâm sàng: da dày cứng giống xơ cứng bì chủ yếu ở ngực, tiến triển chậm đến lưng, gáy, vai, mặt, chi trên, gây hạn chế cử động, đặc biệt vùng vai. Có thể có sẩn Huntley - sẩn nhỏ màu đỏ thành cụm ở mặt mu đốt ngón, dày cứng da ngón tay. Bệnh tiến triển chậm.
Điều trị: thường kháng trị, một số trường hợp cải thiện khi điều chỉnh đường máu tốt, liệu pháp ánh sáng (UVA1), penicillin, vật lý trị liệu.
Hoại tử mỡ (Necrobiosis Lipoidica - NL)
NL là bệnh viêm u hạt mạn tính, không ngứa, có sự thoái hóa collagen, gặp ở 0,3 - 1,2% bệnh nhân đái tháo đường, nữ gặp nhiều hơn nam.
Biểu hiện: sẩn đỏ, tiến triển từ từ thành mảng vàng nâu, giãn mạch, teo da ở trung tâm, bờ không đều. 35% có loét, nhiễm khuẩn thứ phát. Vị trí hay gặp là mặt trước cẳng chân, thường đối xứng.
Tiến triển: thường mạn tính, đa số lành để lại sẹo teo da.
Điều trị: khó khăn. Điều trị tại chỗ gồm corticosteroid loại mạnh (clobetasol), tacrolimus; corticosteroid tiêm tại bờ tổn thương đang hoạt động. Điều trị toàn thân có cyclosporin, ức chế TNF-a.
Bọng nước đái tháo đường (Bullosis Diabeticorum - BD)
BD gặp ở bệnh nhân bị đái tháo đường nhiều năm, gặp ở 0,5% bệnh nhân. BD có thể là triệu chứng lâm sàng đầu tiên của bệnh.
Biểu hiện: bọng nước căng trên nền da lành, thường ở chi dưới, đặc biệt là bàn chân, có thể xuất hiện ở tay, thân mình, không đau, không ngứa. Tổn thương tự lành sau 2-6 tuần, có thể tái phát.
Điều trị: ngăn nhiễm trùng thứ phát, kiểm soát đường máu.
Bệnh da không đặc hiệu đái tháo đường
Nhóm biểu hiện này gặp trong nhiều bệnh chuyển hóa khác nhau.

Bệnh da không đặc hiệu đái tháo đường (Ảnh minh hoạ)
Ngứa
Ngứa mạn tính là biểu hiện da hay gặp trong đái tháo đường, thường liên quan đến khô da, gặp ở 3-49% bệnh nhân.
Lâm sàng: khô da kín đáo hoặc sẩn đỏ, sẩn ngứa.
Điều trị: điều chỉnh đường máu kết hợp với dưỡng ẩm, corticoid tại chỗ, capsaicin, kháng histamin uống. Một số trường hợp kháng trị có thể cần dùng thuốc chống trầm cảm, liệu pháp ánh sáng.
U hạt hình vòng (Granuloma Annulare - GA)
Có thể gặp ở ở bệnh nhân đái tháo đường, hoặc các bệnh lý khác như HIV, lymphoma, carcinoma.
Lâm sàng: sẩn đỏ, tập trung thành hình vòng ở mặt mu chân, tay, khớp, không có triệu chứng cơ năng, lành để lại trung tâm tăng hoặc giảm sắc tố.
Điều trị: đa phần lành không cần điều trị. Điều trị tại chỗ gồm corticosteroid bôi, ức chế calcineurin. GA lan tỏa: UVA, dapsone, pentoxifyline, HCQ.
Lichen phẳng
Khoảng 1/4 bệnh nhân lichen phẳng có đái tháo đường.
Lâm sàng: các sẩn đa giác, màu tím hoa cà, ngứa, mạng lưới Wickham, ở cổ chân, cổ tay, có thể có tổn thương niêm mạc.
Điều trị: corticosteroid bôi, ức chế calcinerin bôi, liệu pháp ánh sáng, retinoid uống, corticosteroid uống, methotrexat, HCQ, dapson.
Bệnh collagen đục lỗ mắc phải (acquired perforating collagenosis)
Là bệnh da hiếm gặp, gặp ở bệnh nhân đái tháo đường, bệnh thận mạn tính, tăng axit uric máu.
Lâm sàng: các nodule hoặc mảng đỏ, lõm giữa, vảy tiết dính, ngứa, có hiện tượng Koebner.
Điều trị: corticoid uống/bôi, retinoid uống/bôi, allopurinol.
Một số biểu hiện khác: u vàng phát ban, bạch biến, u mềm treo, vàng da tăng caroten máu, dày sừng nang lông, rubeosis faciei diabeticorum, lòng bàn tay đỏ.
Nhiễm trùng da phổ biến ở bệnh nhân đái tháo đường
Bệnh nhân đái tháo đường dễ bị nhiễm trùng do lượng đường trong máu cao, pH da cao tạo điều kiện cho vi khuẩn phát triển, biến chứng mạch máu thần kinh gây mất cảm giác dẫn đến không phát hiện các chấn thương nhỏ, tạo đường vào cho vi khuẩn. Nhiễm trùng thứ phát lại làm chậm lành vết thương. Có đến 50% bệnh nhân đái tháo đường có nhiễm trùng trong quá trình bị bệnh.

Nhiễm trùng da phổ biến ở bệnh nhân đái tháo đường (Ảnh minh hoạ)
Nhiễm khuẩn da
Tụ cầu vàng Staphylococcus aureus: viêm nang lông, áp xe, chốc.
Liên cầu tan huyết b nhóm A: viêm quầng, viêm mô bào, viêm cân hoại tử...
Pseudomonas aeruginosa: viêm tai ngoài, viêm não, viêm màng não.
Nhiễm nấm
Candida, trong đó hay gặp nhất là Candida albicans: nhiễm nấm Candida da, niêm mạc, viêm quanh móng.
Nấm sợi: nhiễm nấm da, móng. Nấm bàn chân liên quan đến các vết nứt nhỏ đóng vai trò quan trọng trong nhiễm trùng thứ phát.
Nấm Mucor mũi não (rhinocerebral mucormycosis) do nhóm Zygomecetes: viêm xoang, chảy mủ mũi, viêm mô bào, ban đỏ, phù nề, hoại tử ở mặt, sốt.
Biến chứng của điều trị đái tháo đường
Phản ứng da do insulin
Phì đại mỡ: là phản ứng do tiêm insulin hay gặp nhất, gặp ở 27% bệnh nhân, do hoạt hóa tế bào mỡ bởi insulin. Biểu hiện là các nodule mỡ trung bì, mềm, kích thước thay đổi, ảnh hưởng đến hấp thu insulin tại chỗ.
Teo mô mỡ: cũng là tác dụng phụ của tiêm insulin tại chỗ. Sử dụng insulin tinh khiết hoặc bơm insulin dưới da liên tục làm giảm tỉ lệ teo mô mỡ.
Nhiễm trùng tại nơi tiêm: tỉ lệ thuận với số lần tiêm insulin.
Dị ứng insulin.
Phản ứng da do các thuốc uống điều trị đái tháo đường
Nhóm sulfonylurea như glibenclamide: tăng nhạy cảm ánh sáng, phản ứng dị ứng như phát ban dạng lichen/vảy nến, pemphigus do thuốc.
Metformin: viêm mạch, phát ban do thuốc dạng vảy nến.
Acarbose: có thể khởi phát hồng ban đa dạng, ban đỏ mụn mủ lan tỏa.
Ths. BS Nguyễn Thị Tuyến - BSNT Nguyễn Thị Thu Phương, Bệnh viện Da liễu Trung ương
- Sản phẩm vì sức khỏe
-
Xác thực truy xuất nguồn gốc - 'thuốc đặc trị' chống hàng giả
Khi nền kinh tế số đang trở thành một trong những trụ cột phát triển của đất nước, thì yêu cầu về tính xác thực, minh bạch và khả năng truy xuất nguồn gốc của hàng hóa không chỉ phục vụ công tác quản lý nhà nước mà còn là điều kiện tiên quyết để nâng cao niềm tin thị trường trong nước và hội nhập quốc tế.July 9 at 8:25 am -
Công tác đánh giá, phân hạng sản phẩm OCOP được chia thành 02 cấp
Phó Thủ tướng Trần Hồng Hà ký Quyết định số 1489/QĐ-TTg ngày 6/7/2025 sửa đổi, bổ sung một số nội dung Quyết định số 148/QĐ-TTg về việc phê duyệt Bộ tiêu chí và quy trình đánh giá, phân hạng sản phẩm Chương trình mỗi xã một sản phẩm (OCOP).July 7 at 7:32 am -
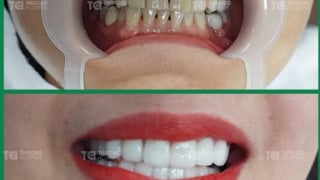
Lấy lại nụ cười tự tin với dịch vụ bọc răng sứ tại TCI
Hàng nghìn khách hàng đã tìm lại nụ cười tự tin nhờ dịch vụ bọc răng sứ tại Khoa Răng Hàm Mặt bệnh viện Đa khoa Quốc tế (ĐKQT) Thu Cúc TCI.July 3 at 12:01 pm -
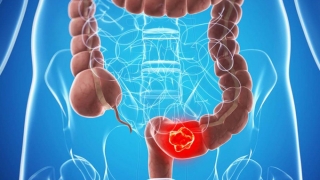
Đau họng, ợ hơi, tức ngực: Người đàn ông ngỡ ngàng phát hiện ung thư đại tràng sớm qua nội soi
Người đàn ông 37 tuổi khỏe mạnh bàng hoàng phát hiện có tổn thương nguy cơ ung thư nhờ công nghệ nội soi hiện đại tại Bệnh viện Thu Cúc. Câu chuyện của anh là hồi chuông cảnh tỉnh cho nhiều người trẻ còn đang chủ quan, thờ ơ với sức khỏe tiêu hóa.July 2 at 10:13 am




 Từ khóa:
Từ khóa: