Phương pháp xạ trị giảm phân liều ung thư tiền liệt tuyến
Bệnh tiến triển chậm và có tiên lượng tốt. Khoảng 80% bệnh nhân được chẩn đoán ban đầu ở giai đoạn tại chỗ, tại vùng với tỷ lệ sống thêm toàn bộ 10 năm trên 95%.
Chiến thuật điều trị ung thư tiền liệt tuyến giai đoạn tại chỗ phụ thuộc vào kỳ vọng sống thêm và phân tầng nguy cơ. Trong đó, đánh giá nguy cơ dựa trên 3 yếu tố: mô bệnh học (điểm Gleason), chất chỉ điểm ung thư (PSA) và giai đoạn khối u. Bệnh nhân có thể được chỉ định theo dõi chặt chẽ hay điều trị bằng các phương pháp như phẫu thuật, xạ trị và điều trị nội tiết.
Xạ trị ngoài là phương pháp can thiệp không xâm lấn được chỉ định khá phổ biến trong điều trị triệt căn ung thư tiền liệt tuyến. Hiện nay, các kỹ thuật xạ trị giảm phân liều đã mang lại nhiều thuận lợi và hiệu quả trong thực hành lâm sàng so với xạ trị phân liều thông thường.
Xạ trị phân liều thông thường
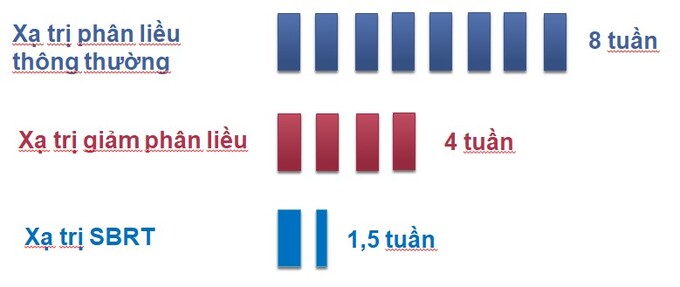
Các cách phân liều xạ trị ngoài ung thư tiền liệt tuyến
Trước đây, phác đồ xạ trị triệt căn với phân liều thông thường có tổng liều 70-78Gy được chia ra thành 40-43 phân liều, liều xạ cho mỗi phân liều từ 1,8 – 2Gy. Mục đích của cách phân liều này nhằm tăng xác suất tiêu diệt khối u và tạo điều kiện cho mô lành hồi phục. Tuy nhiên, hạn chế lớn nhất của xạ trị phân liều thông thường là thời gian điều trị kéo dài (từ 8 – 9 tuần) dẫn tới không những chi phí điều trị cao mà còn gây áp lực cho nhân viên y tế, đặc biệt ở các nước đang phát triển. Đối với bệnh nhân, vượt qua khoảng thời gian xạ trị dài như vậy cũng không hề dễ dàng. Họ vừa phải chịu đựng những áp lực về thể chất khi gặp các tác dụng phụ của điều trị lẫn tinh thần do phải di chuyển, chờ đợi hàng ngày, thậm chí trì hoãn điều trị. Hơn thế nữa, chi phí phát sinh cho việc đi lại, ăn ở cũng là gánh nặng không nhỏ.
Xạ trị giảm phân liều
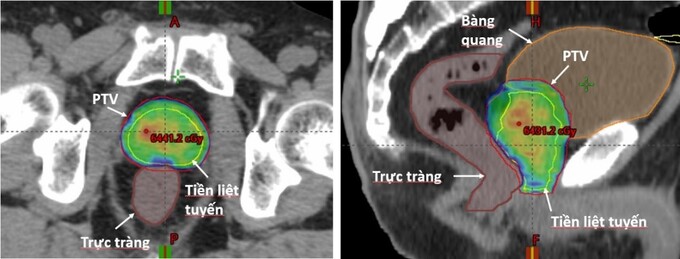
Phân bố liều kế hoạch xạ trị giảm phân liều ung thư tiền liệt tuyến. Tiền liệt tuyến (màu vàng), trực tràng (màu nâu), bàng quang (màu cam). Vùng màu xanh lá cây tương ứng với liều 60Gy bao phủ toàn bộ thể tích lập kế hoạch PTV (màu đỏ)
Gần đây, xạ trị giảm phân liều (hypofractionated radiotherapy) ngày càng được ứng dụng rộng rãi trong điều trị nhiều bệnh ác tính, trong đó có ung thư tiền liệt tuyến. Bản chất của kỹ thuật là tăng liều chiếu của mỗi phân liều hàng ngày (> 2Gy) để giảm tổng thời gian của liệu trình xạ trị. Do tổng liều hiệu dụng sinh học gần như tương đương với cách phần liều thông thường nên kỹ thuật này vẫn đảm bảo hiệu quả điều trị trong khi rút ngắn tổng thời gian xạ trị lên tới 50%.
Ung thư tiền liệt tuyến khác với nhiều loại ung thư khác là tốc độ phân chia tế bào khá chậm nên được ưu tiên sử dụng kỹ thuật xạ trị giảm phân liều. Kỹ thuật này được chỉ định chủ yếu trong điều trị triệt căn ung thư tiền liệt tuyến giai đoạn khu trú tại chỗ với tổng liều 60-70Gy trong 20– 28 phân liều. Các nghiên cứu so sánh ngẫu nhiên pha 3 cho thấy không có sự khác biệt về sống thêm toàn bộ, khả năng kiểm soát PSA cũng như tỷ lệ di căn xa và tác dụng phụ muộn so với xạ trị phân liều thông thường. Việc rút ngắn đáng kể thời gian điều trị còn 4-5 tuần (so với 8-9 tuần trước đây) giúp bệnh nhân hoàn thành liệu trình xạ trị dễ dàng hơn, giảm tải cho các cơ sở xạ trị và giảm chi phí điều trị.
Xạ trị SBRT
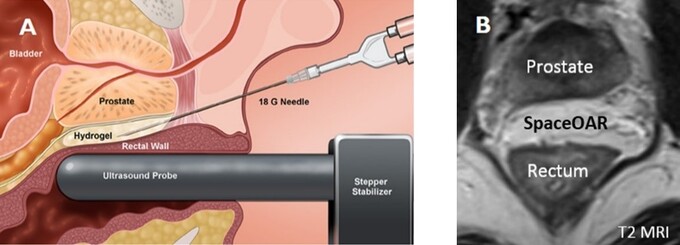
Đặt vật liệu SpaceOAR tách trực tràng và tiền liệt tuyến (A), hình ảnh MRI sau khi đặt SpaceOAR (B). Nguồn: Lawrence Karsh và Business Wire
Bên cạnh đó, kỹ thuật xạ trị lập thể định vị thân (SBRT) cũng được coi là một dạng của xạ trị giảm phân liều (ultra-hypofraction). Với kỹ thuật này, bệnh nhân chỉ cần điều trị từ 5 đến 7 phân liều (1-2 tuần). Do cần có độ chính xác cao nên quy trình thực hiện kỹ thuật này khá phức tạp như đặt hạt đánh dấu (fiducial) vào nhu mô tiền liệt tuyến và/hoặc can thiệp cấy vật liệu hydrogel (SpaceOAR) vào khoang mỡ giữa trực tràng và tiền liệt tuyến để tách xa 2 tạng này nhằm hạn chế tác dụng phụ trên trực tràng. Hiệu quả và độ an toàn của kỹ thuật này cần chờ kiểm chứng bằng kết quả của các nghiên cứu pha 3 đang tiến hành.
Tài liệu tham khảo
https://www.hopkinsmedicine.org/health/conditions-and-diseases/prostate-cancer/prostate-cancer-prognosis
https://www.cancer.org/cancer/prostate-cancer/detection-diagnosis-staging/survival-rates.html
Yan, M., Gouveia, A.G., Cury, F.L. et al. Practical considerations for prostate hypofractionation in the developing world. Nat Rev Urol 18, 669–685 (2021). https://doi.org/10.1038/s41585-021-00498-6
Brenner DJ, Hall EJ. Hypofractionation in prostate cancer radiotherapy. Transl Cancer Res 2018;7(Suppl 6):S632-S639. doi: 10.21037/tcr.2018.01.30
TS.BS Nguyễn Đình Châu, Khoa Xạ trị - Xạ phẫu, Viện Ung thư, Bệnh viện Trung ương quân đội 108
- Sản phẩm vì sức khỏe
-
NutriHealth nhà máy sản xuất gia công bột rau củ quả uy tín
Bột rau củ quả đóng gói là sản phẩm tiện lợi, dễ pha chế. Đặc biệt là thành phần tự nhiên nên được rất nhiều người ưa chuộng. Đây là sản phẩm dành cho những ai đang theo đuổi lối sống healthy hay ăn uống khoa học eat clean. Với đội ngũ chuyên gia giàu kinh nghiệm và trang thiết bị hiện đại, NutriHealth được đánh giá là một nhà máy sản xuất gia công bột rau củ quả uy tín.April 26 at 2:21 pm -
Tập đoàn Amway 12 năm liên tiếp dẫn đầu ngành bán hàng trực tiếp thế giới
Amway - thương hiệu toàn cầu về sức khỏe và sắc đẹp tiếp tục nắm giữ vị trí số 1 thế giới về lĩnh vực bán hàng trực tiếp trên bảng xếp hạng Direct Selling News (DSN), đánh dấu cột mốc kỷ lục 12 năm thương hiệu chiếm lĩnh đỉnh cao này.April 25 at 4:10 pm -
BNV Biolab tham gia hai đề tài báo cáo khoa học tại Hội nghị Da liễu học Mekong lần thứ 7
Ngày 26/4/2024, Hội nghị Da liễu học Mekong lần thứ 7 sẽ diễn ra tại Khách sạn Mường Thanh, tỉnh Cà Mau. Sự kiện này đã tập trung vào chủ đề "Vai trò dược mỹ phẩm và dinh dưỡng trong da thẩm mỹ", thu hút sự tham gia của nhiều chuyên gia hàng đầu trong lĩnh vực da liễu, dược phẩm và dinh dưỡng.April 24 at 2:18 pm -
Thay đổi sự nghiệp kinh doanh khi biết đến Karmel
Chị Nguyễn Thị Minh Hằng, CEO Isha Beauty Spa - Giám đốc Đào tạo Karmel tại số 18 Hoa Lan, phường 2, quận Phú Nhuận, TP. Hồ Chí Minh chia sẻ về quá trình thay đổi sự nghiệp kinh doanh và bản thân khi biết đến Karmel.April 24 at 10:16 am

 Từ khóa:
Từ khóa:

















